Hypothermie est un traitement majeur pour le bébé après un manque d'oxygène à la naissance mais elle doit aussi mettre les parents en alerte quant à la possibilité d'une erreur médicale pendant l'accouchement
C'est quoi le traitement par hypothermie donné à mon bébé dans le service de réanimation ?
Un manque d'oxygène du cerveau du bébé (une anoxie cérébrale) pendant l'accouchement et la naissance peut d'abord être à l'origine d'un état neurologique préoccupant du nouveau-né (une encéphalopathie anoxo-ischémique) et plus tard d'un handicap de l'enfant (une infirmité motrice d'origine cérébrale ou IMOC).
Pendant de longues années, il n'y avait pas de véritable traitement pour l'anoxie cérébrale du nouveau-né.
Cependant, le corps médical avait constaté que la destruction des cellules du cerveau après l'anoxie survenait en deux temps. Or, la deuxième vague de destruction des cellules du cerveau survenait des heures plus tard.
Ce constat de première importance a révélé l'existance d'une période propice à l'administration d'un traitement.
Différents traitements ont été explorés mais le plus prometteur était celui du refroidissement modéré du nouveau-né appelé hypothermie thérapeutique néonatale. Il s'agit donc d'une sorte de cryothérapie.
Cependant il fallait démontrer le bénéfice de ce traitement prometteur par des essais cliniques.
Plusieurs essais cliniques ont été conduits dans différents pays. Finalement après 2010, une analyse regroupée de ces études randomisées a montré un bénéfice important du traitement par hypothermie.
Il convient de préciser que l'hypothermie est d'un niveau modéré (33,5°C), poursuivie pendant 72 heures et réservée aux enfants nés à terme ou près du terme avec un poids suffisant. En outre, l'hypothermie doit être mise en place avant 6 heures de vie donc avant la deuxième vague de destruction des cellules du cerveau. Ensuite, après le rechauffement, une IRM cérébrale sera pratiquée.
Cette période de traitement de 72 heures est aussi une période d'attente difficile pour les parents car l'enfant est sédaté et ne peut pas être stimulé.
Après le rechauffement et l'IRM cérébrale, le pronostic peut être mieux apprécié.
L'hypothermie peut réduire voir éviter les séquelles d'un enfant né dans un contexte de souffrance fœtale conduisant à une anoxie cérébrale.
Cependant, il ne s'agit pas d'un traitement qui marche dans tous les cas. En effet, tous les enfants nés avec une encéphalopathie modérée ne seront pas améliorés par l'hypothermie thérapeutique. En outre, la plupart des enfants avec une encéphalopathie sévère ne seront pas améliorés par l'hypothermie thérapeutique.
Comment ça marche le traitement de mon bébé par l'hypothermie ?
Quand l'enfant subi un manque d'oxygène ou anoxie lors de sa naissance (plus exactement un manque d'oxygène et de sang appelé « anoxo-ischémie »), par exemple en raison d'une erreur médicale pendant l'accouchement, il y a deux périodes pendant lesquelles les cellules meurent dans le cerveau :
- Dans un premier temps, les cellules du cerveau peuvent mourir peu après l'anoxie du bébé. En effet, en cas d'anoxie, le métabolisme du bébé se sert d'une voie qui n'utilise pas d'oxygène. Ce métabolisme sans oxygène produit une accumulation d'acides (appelée acidose métabolique) et en outre il ne fournit pas beaucoup d'energie nécessaire pour préserver l'intégrité des cellules du cerveau. Cette défaillance d'energie cellulaire est à l'origine d'une mort rapide des cellules du cerveau qui survient avant la mise en place de l'hypothermie du bébé donc qui ne sera pas évitée par ce traitement.
- Dans un second temps, après l'oxygènation du bébé lors de la réanimation à la naissance, le métabolisme habituel qui se sert de l'oxygène recommence et le taux des acides diminue. Cependant une autre défaillance d'energie cellulaire s'installe dans environ six heures conduisant à une seconde vague de mort des cellules du cerveau. Cette seconde vague de mort cellulaire programmée est appelée « apoptose ».
Fort heureusement, il y a un délai d'environ six heures entre les deux vagues de mort des cellules du cerveau ce qui permet à l'hypothermie thérapeutique de sauver des cellules devront mourir normalement par apoptose.
Ceci explique pourquoi le traitement par hypothermie doit être commencé avant le délai de six heures.
Par ailleurs, le traitement par hypothermie est moins efficace après l'apparition des convulsions du nouveau-né.
Cela dit, il est préférable de commencer le traitement par hypothermie dans un délai de deux heures. Donc, le délai de six heures n'est pas un délai idéal mais un délai maximum. Par ailleurs, plus on attend, plus on risque de voir apparaître les convulsions post-anoxiques qui signent l'apparition de la seconde défaillance d'energie et l'apoptose.
Le mécanisme exact de son action n'est pas entièrement connu mais l'hypothermie bloque différentes voies de l'apoptose : par exemple, le refroidissement réduit des demandes métaboliques et l'œdème, diminue la libération de substances excitotoxiques comme le glutamate, réduit la production de radicaux libres qui sont des oxydants dangereux et empêcherait l'activation des cytokines qui produisent l'inflammation.
L'hypothermie peut être appliquée pour tout le corps ou sinon sélectivement pour la tête comme il est montré ci-dessous :
D'autres organes comme le foie, le rein et le poumon sont affectés par l'anoxie. Toutefois, contrairement au cerveau, ces organes sont plus résistants à l'anoxie.
Pourquoi faut-il commencer l'hypothermie thérapeutique chez le nouveau-né avant 6 heures de vie ?
En cas de carence d'un apport d'oxygène et de sang (une « anoxo-ischémie ») au bébé pendant l'accouchement et la naissance, certaines cellules du cerveau sont abîmées rapidement (un phénomène dit « nécrose ») mais d'autres le seront bien plus tard environ 6 heures plus tard (un phénomène dit « apoptose »).
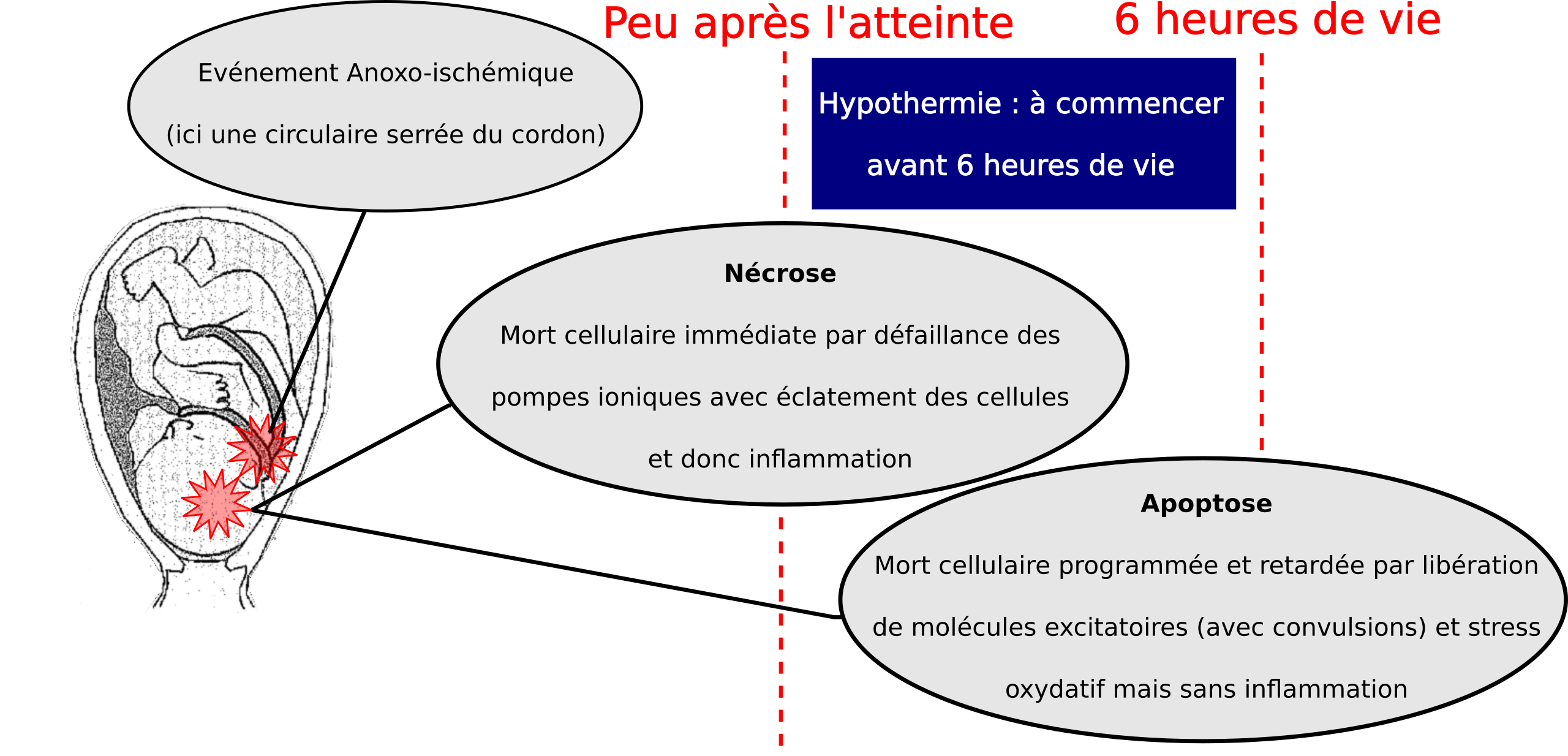
La mort retardée des cellules du cerveau est déclenchée, d'une part, par la libération de molécules excitatoires dangereuses (notamment le tristement célèbre glutamate qui peut aussi déclencher des convulsions) et, d'autre part, par l'augmentation des oxydants (à savoir les dangereux radicaux libres).
Donc, les « instigateurs » de la mort retardée des cellules du cerveau sont des phénomènes d'excitation et d'oxydation.
Mais il s'agit là de molécules qui agissent comme des « instigateurs ». Or, « l'exécuteur » lui-même est une enzyme appelée caspase-3. Cette enzyme va se charger de « démolir » des cellules qui vont ensuite se désagréger.
En bref, les instigateurs (glutamate et radicaux libres) demandent à l'exécuteur (caspase-3) de faire le travail nocif de l'apoptose.
En réalité, après un manque d'oxygène du bébé pendant l'accouchement, le binôme nécrose-apoptose peut agir ensemble si bien qu'il est parfois appelé « nécroptose ». Autrement dit ce n'est pas forcément l'un phénomène ou l'autre qui peut abîmer les cellules du cerveau. Ceci pourrait expliquer pourquoi l'hypothermie marche moins bien pour certains bébés.
Or, après les six heures de vie du bébé, souvent marquées par la survenue de convulsions dans le service de réanimation, l'effet bénéfique de l'hypothermie est beaucoup moindre.
Autrement dit, après six heures de vie, donc après le début de la mort retardée des cellules du cerveau atteint, la période permettant une intervention thérapeutique est terminée.
Le bébé en réanimation doit donc être traité par hypothermie avant 6 heures de vie.
Ceci est la position de la Société française de pédiatrie selon leurs recommandations pour la pratique clinique.
Il convient de noter que ce délai de 6 heures a été estimé à partir de données issues de l'expérimentation animale. Ces données ne sont peut-être pas transposables à un bébé dans un service de réanimation néonatale.
Pour cette raison, une étude randomisée a été publiée en 2017 afin de déterminer si des bébés mis sous hypothermie après 6 heures de vie peuvent en bébéficier.
Bien que cette étude ait trouvé une amélioration de l'état des bébés traités par hypothermie par rapport à ceux qui n'ont pas été traités, cette amélioration n'était ni importante ni certaine.
Pour l'instant donc il apparaît que l'hypothermie procure un avantage important pour des nouveau-nés traités avant 6 heures de vie.
Au total, la bonne nouvelle est que les dégats d'un manque d'oxygène à la naissance sont modifiables dans les premières heure de vie du bébé.
Quel est le bénéfice de l'hypothermie thérapeutique ?
L'hypothermie thérapeutique donne de meilleurs résultats pour l'encéphalopathie modérée. Le bénéfice est moindre pour l'encéphalopathie sévère.
Ceci est la position de la Société française de pédiatrie selon leurs recommandations pour la pratique clinique lesquelles rappellent que l'effet bénéfique de l'hypothermie a été démontré principalement chez les enfants ayant une encéphalopathie modérée.
En effet, pour l'encéphalopathie néonatale modérée, les chances du bébé de survivre sans séquelles sont augmentées de presque 50%.
Pour l'encéphalopathie néonatale sévère, les chances du bébé de survivre sans séquelles ne sont pas augmentées à ce point.
Le bénéfice du traitement est moindre pour l'encéphalopathie sévère.
Il en est ainsi car dans le cas d'une encéphalopathie sévère, la première vague de mort des cellules du cerveau est plus importante par rapport à celui de l'encephalopathie modérée.
En effet, dans le cas d'une encephalopathie sévère, l'anoxie est plus importante en intensité et/ou durée et donc l'atteinte initiale est plus sévère. Or, l'hypothermie agit uniquement sur la seconde vague de mort des cellules du cerveau et ainsi son bénéfice est moins important pour l'encephalopathie sévère.
Après le traitement par hypothermie, il y aura une IRM cérébrale de contrôle. Si cette IRM après l'hypothermie est normale, il s'agit d'un résultat de bon pronostic.
Par exemple, il en va ainsi selon l'étude française dite LyTONEPAL sur une cohorte nationale de nouveau-nés à terme ou proche du terme présentant une encéphalopathie anoxo-ischémique.
En effet, l'étude LyTONEPAL a montré que parmi les enfants avec une encéphalopathie néontale, deux tiers de ceux avec une IRM cérébrale normale ont survecu avec un examen neurologique également normal.
Plus récemment en 2022, l'étude LyTONEPAL a montré aussi que les localisations prédominantes étaient celles des noyaux gris centraux avec le thalamus ainsi que la substance blanche de la région périventriculaire. Ceci est important car l'identification des lésions cérébrales dans le contexte d'encéphalopathie anoxo-ischémique permet de comprendre le mécanisme et le moment de l'apparition des lésions ce qui est important sur le plan médico-légal.
Dans tous les cas, votre enfant sera suivi pour vérifer l'évolution de son état neuro-développemental.
Est-ce que l'hypothermie thérapeutique du bébé indique l'existence d'une erreur médicale pendant l'accouchement ?
L'hypothermie thérapeutique devrait pousser les parents à se poser des questions sur la qualité des soins apportés par le gynécologue-obstétricien et la sage-femme.
Il en est ainsi car les nouveau-nés qui bénéficient de l'hypothermie thérapeutique ont une forte probabilité d'avoir subi un manque d'oxygène pendant l'accouchement et la naissance.
Par exemple, les nouveau-nés sélectionnés pour l'hypothermie remplissent des conditions qui traduisent une anoxie à savoir un des critères suivants :
- un pH inférieur ou égal à 7 sinon un déficit de base supérieur ou égal à 16 mmol/l sinon un taux de lactates supérieur ou égal à 11 mmol/l
- la présence d'un événement signant l'anoxie (comme une procidence du cordon ombilical, un hématome rétroplacentaire ou une rupture utérine) et un score d'Apgar inférieur ou égal à 5 après 10 minutes de vie et la nécessité d'une intubation ou ventilation au masque poursuivie après 10 minutes de vie
- une encéphalopathie modérée à sévère
Il faut seulement comprendre que ces critères sélectionnent des enfants ayant une forte probabilité d'avoir subi un manque d'oxygène lors de l'accouchement et la naissance.
Dans ces conditions, si votre enfant a bénéficié d'une hypothermie thérapeutique et si votre enfant reste atteint d'un handicap par infirmité motrice d'origine cérébrale (IMOC), vous avez des chances sérieuses d'obtenir une indemnisation de ce préjudice.
Il en est ainsi car, selon le point de vue du juge, le traitement par hypothermie thérapeutique et la présence d'une infirmité motrice cérébrale traduisent un lien de causalité et un préjudice.
Pour cette raison, il reste uniquement la question de savoir si les soins du gynécologue-obstétricien et de la sage-femme sont conformes aux données acquises de la science médicale.
Autrement dit, le préjudice et le lien de causalité sont déjà établis donc il reste seulement une condition juridique à vérifier à savoir la conformité des soins pendant l'accouchement.
Pour cette raison, si votre enfant a reçu un traitement par hypothermie, une consultation chez un Avocat spécialiste est opportune afin de répondre à la question de la conformité des soins qui doivent respecter les données acquises de la science obstétricale.
Cette prise de contact avec un Avocat spécialisé est indiquée lorsque l'IRM cérébrale de contrôle (pratiquée juste après la levée des 72 heures de l'hypothermie) n'est pas normale donc en cas d'anomalies, par exemple, des noyaux gris centraux (noyau lenticulaire, noyau caudé, putamen), du thalamus, des régions cortico-sous-corticales ou du cortex périrolandique.
A plus forte raison, si le pH, le déficit base ou les lactates sont au-delà des limites cités ci-dessous, les parents doivent se poser des questions sur la qualité de la prise en charge obstétricale.
En tout cas, l'avocat spécialiste apportera des réponses à la famille de la victime.
Message clé : L'hypothermie thérapeutique du bébé est nécessaire en cas d'un manque d'oxygène (anoxie) pendant l'accouchement. Pour cette raison, elle traduit une souffrance fœtale et la possibilité d'une erreur médicale commise par un gynécologue-obstétricien et/ou une sage-femme. Si votre enfant a reçu un traitement par hypothermie dans les heures après la naissance, un Avocat spécialiste peut vous dire si une action en justice est opportune.